
认识SSc-ILD
系统性硬化症(SSc) 也称为硬皮病,是一种原因不明的临床上以局限性或弥漫性皮肤增厚和纤维化为特征的炎症-纤维性疾病,
特点是皮肤和某些内脏器官的细胞外基质过多沉积。主要侵犯皮肤,其次是消化道和呼吸道,呈多系统、多器官性损害。
超过80%的系统性硬化患者会出现呼吸系统受累,是最常见的致死原因。其中肺间质病变是SSc常见的并发症和预后不良因素。
50%弥漫性硬皮病患者会出现间质性肺疾病,最常见的类型为NSIP。约25%局限性硬皮病患者会出现间质性肺疾病,常表现为劳力行呼吸困难,干咳。
SSc-ILD治疗时机的选择
SSc-ILD患者5年存活率约90%,12%-16%发展为慢性呼吸功能衰竭或严重的限制性肺疾病,因此临床医师首先面临的挑战是哪些ILD患者需要积极治疗,
哪些患者预期能从免疫抑制治疗中的获益大于治疗所造成的损害,从而避免过度治疗。一般来说,治疗的力度主要根据疾病的严重程度和进展风险来决定。
首先评估患者是否有炎症状态,炎症性病变是可以逆转的,早期治疗非常必要。炎症状态的评估包括多方面,
如关节肿痛的有无、炎症指标的增高程度、肺功能和影像学改变(如磨玻璃影、斑片影、实变影、纤维条索影或蜂窝影等),
支气管肺泡灌洗液(BAL)和肺活检亦可用于评估。其次,评估疾病进展程度。
已有研究发现,发病后前4年SSc-ILD进展最快,尤其是前2年,肺功能下降程度是最重要评估疾病进展的指标。
此外,还要根据病程、临床表现、改良的罗德曼皮肤评分(MRSS)评分、高分辨率CT(HRCT)评分等,当然还有一些提示疾病进展的指标,如抗拓扑异构酶抗体阳性、高IL-6的水平等。
SSc合并亚临床型ILD的患者不一定需要积极治疗。如果患者炎症重,病情进展快,应采取积极而强有力的治疗方案,激素联合免疫抑制剂;
如果炎症活动轻,病情较轻或纤维化病变为主,可予单用激素或免疫抑制剂和抗纤维化治疗。
Goh等提出HRCT显示受累病灶>20%才用免疫抑制剂治疗,也有学者建议加上用力肺活量(FVC)%在3-12个月内下降>10%,或FVC%小于预计值的70%开始治疗,包括诱导缓解和长期维持2个阶段。
SSc-ILD的治疗
1.免疫抑制剂的选择
环磷酰胺是经典的治疗CTD-ILD药物,其可以降低淋巴细胞绝对数目、抑制淋巴细胞对特异性抗原带来刺激并对淋巴细胞功能进行选择性抑制,
从而减少部分淋巴细胞产生的免疫球蛋白,也是通过随机对照研究(RCT)治疗SSc-ILD有效的药物。
一项美国13个临床中心,158名患有硬皮病、限制性肺生理学、呼吸困难和炎性间质性肺病的患者,双盲、随机、安慰剂对照试验,
以确定口服环磷酰胺对活动性肺泡炎和硬皮病相关间质性肺病患者肺功能和健康相关症状的影响。
结果发现,在158名患者中,145名患者完成了至少6个月的治疗并被纳入分析。
环磷酰胺组和安慰剂组12个月FVC预测值的平均绝对差为2.53%(95%可信区间,0.28-4.79%),有利于环磷酰胺(P<0.03)。
治疗相关的生理和症状结局方面也存在差异,FVC的差异维持在24个月。
环磷酰胺组不良事件发生率较高,但两组严重不良事件发生率差异不显著。
有症状的硬皮病相关间质性肺病患者口服环磷酰胺1年对肺功能、呼吸困难、皮肤增厚和健康相关的生活质量有明显但适度的有益作用。在研究的24个月内,对肺功能的影响得以维持。
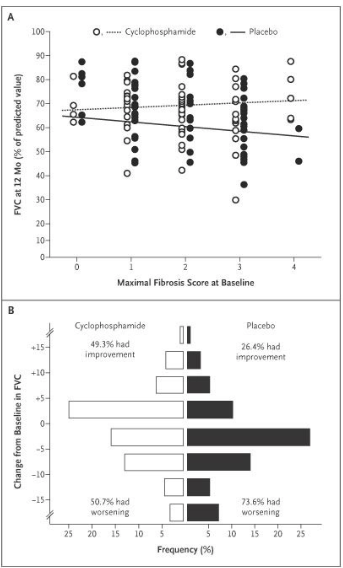
图:12个月预测FVC的百分比以及从基线到12个月预测FVC百分比的变化
Tashkin DP,etal.N EngI J Med 2006,354-2655.
吗替麦考酚酯能够通过抑制嘌呤的从头合成路径抑制T细胞和B细胞,也能够诱导激活的T淋巴细胞的细胞凋亡,
抑制白细胞聚集到炎症部位,具有抗炎、抑制免疫和靶向抗纤维化的作用,近来吗替麦考酚酯已被证明在CTD-ILD的治疗有作用,
被认为是可以替代环磷酰胺的最佳选择。最近美国一个随机双盲的硬皮病肺疾病研究(SLS)Ⅰ期临床和SLSⅡ期研究结果提示,
MMF相对于安慰剂治疗SSc-ILD,可改善FVC、DLCO、皮肤硬化评分和呼吸困难。MMF治疗SSc-ILD有一定的效果,
尤其是用于维持治疗,但是否可以替代环磷酰胺用于一线治疗,还需多中心RCT研究证实。
硫唑嘌呤是一种抗代谢药,具有免疫抑制作用,能抑制嘌呤核酸的生物合成,通过抑制T淋巴细胞的作用来抑制迟发型超敏反应及细胞毒性,但其起效较慢。
硫唑嘌呤是一个常用于治疗SSc-ILD的药物。
一项比较硫唑嘌呤和环磷酰胺作为一线药治疗SSc-ILD的RCT显示,硫唑嘌呤组患者FVC和DLCO明显恶化,
环磷酰胺组显示FVC有改善的倾向,而近期的一项研究则显示用环磷酰胺治疗SSc-ILD患者,诱导缓解后改为硫唑嘌呤维持治疗,可使87.5%患者肺功能改善和维持稳定,
因此不建议硫唑嘌呤治疗用硫唑嘌呤还是MMF目前没有指南建议,最近澳大利亚的一个研究显示MMF与硫唑嘌呤治疗SSc-ILD的治疗效果相似,但早期由于不良反应停药的概率MMF较硫唑嘌呤少。
2.生物制剂治疗
近年来生物制剂治疗难治性SSc-ILD得到越来越多研究的支持,Daoussis等研究利妥昔单抗治疗14例SSc-ILD患者2年,可改善肺功能FVC、DLCO和皮肤纤维化MRSS。
欧洲一项研究发现用利妥昔单抗患者FVC保持稳定,DLCO较基线水平改善,与对照组比较,用利妥昔单抗患者显示可阻止FVC的下降,且没有严重不良反应。
Daoussis等的研究显示用利妥昔单抗比较硫唑嘌呤、甲氨蝶呤、MMF治疗SSc-ILD患者,利妥昔单抗能更好地改善患者的FVC和皮肤硬化,且不良反应无增加。
尽管还需要RCT进一步证实,但目前研究提示利妥昔单抗是一个有效的可替代环磷酰胺的诱导缓解药,尤其是环磷酰不能耐受或使用有禁忌的患者。
抗IL-6受体抗体托珠单抗治疗SSc患者,结果显示皮肤变软,胶原纤维束变薄,但肺纤维化没有改变。
最近由于托珠单抗治疗SSc的研究(faSScinate)Ⅱ期临床结果显示托珠单抗可以持续改善SSc患者皮肤增厚,FDA已经批准其治疗SSc,但是否可用于SSc-ILD的治疗还需要进一步的观察。
其他的生物制剂如阿巴西普、抗TNF等治疗SSc-ILD只有少数的病例报道,对纤维化病变的进展无明显作用,TNF还可以引起ILD,不建议使用。
3.抗纤维化治疗
目前的抗纤维化药物有吡非尼酮和尼达尼布,尼达尼布已被批准用于治疗SSc-ILD。然而,这两个药物抗纤维化作用都非常弱,只能延缓它的发展,并不能够逆转。
所以说,目前为止没有真正抗纤维化的药物显示治疗纤维化有效。吡非尼酮是一种羟基吡啶分子,兼有抗炎和抗纤维化的作用,
2010年日本,2014年FDA和欧盟批准用于治疗特发性肺纤维化(IPF)。Nagai等研究显示吡非尼酮治疗治疗慢性进展的肺纤维化患者,可稳定胸部HRCT评分和动脉氧分压。
LOTUSS研究是一个开放性研究,评估吡非尼酮治疗SSc-ILD患者的安全性和耐受性,结果显示吡非尼酮的安全性和耐受性均可接受,
16周时16.7%患者的FVC增加5%或更多,DLCO水平较基线增加1.5%,31.7%患者DLCO水平增加5%或更多,提示吡非尼酮治疗SSc-ILD可能有一定的效果。
尼达尼布是一种多靶点酪氨酸激酶抑制剂(TKI),同时作用于血小板源性生长因子受体(PDGFR)、成纤维细胞生长因子受体(FGFR)和血管内皮生长因子受体(VEGFR)3个靶点,
通过竞争性与这些受体结合,尼达尼布能够阻止下游信号传导,抑制成纤维细胞的增殖、迁移和转化,减缓IPF的疾病进展。
下面重点介绍一下SENSCIS trial:
这是一项随机,双盲,安慰剂对照试验,以研究尼达尼布在系统性硬化相关的ILD患者中的疗效和安全性。
这些患者以1:1比例随机分配,接受每天两次口服150mg的尼达尼布或安慰剂。主要终点是在52周内评估的强制肺活量(FVC)的年下降率。
关键的次要终点是经过修正的Rodnan皮肤评分和第52周的圣乔治呼吸问卷(SGRQ)的总评分相对于基线的绝对变化。
结果:总共576名患者接受了至少一次尼达尼布或安慰剂治疗;51.9%患有弥漫性皮肤系统性硬化症,48.4%在基线时接受霉酚酸酯。
在主要终点分析中,尼达尼布组的FVC调整后年变化率为每年-52.4 ml,安慰剂组为-93.3 ml/年(差异为每年41.0 ml;置信区间为95%[CI],2.9至79.0;P=0.04)。
基于多次归因的缺失数据敏感性分析得出主要终点的P值范围为0.06至0.10。试验组之间,
修改后的Rodnan皮肤评分与SGRQ总评分相对于基线的变化在两组之间无显著差异,差异为-0.21(95%CI,-0.94至0.53;P = 0.58)和1.69 (95%CI,-0.73至4.12 [未针对多次比较进行调整])。
在尼达尼布组和安慰剂组中,腹泻是最常见的不良事件,占75.7%;在安慰剂组中,占31.6%。
结论:在患有系统性硬化症的ILD患者中,使用尼达尼布的FVC的年下降率低于使用安慰剂的患者。
对于全身性硬化症的其他表现,未观察到尼达尼布的临床益处。在该试验中观察到的尼达尼布不良事件特征与特发性肺纤维化患者相似。
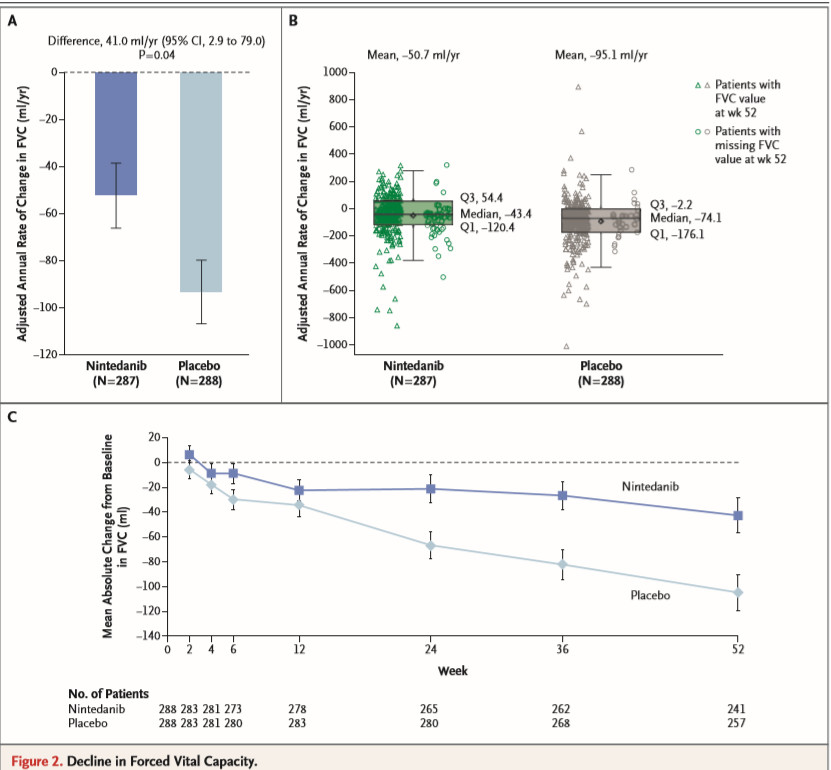
图:FVC的下降
同时,试验中观察到FVC年下降率的绝对组间差异(41mL,有利于尼达尼布组)小于样本量计算中的假设值。
推测这是因为大约一半的试验人群在接受尼达尼布治疗的同时接受了MMF。
这导致了一个试验人群,其中安慰剂组FVC的下降低于根据历史数据假设的水平。安慰剂组FVC的下降以及尼达尼布的作用强度因MMF的使用而不同。
尽管当前试验中观察到的FVC调整后的年下降率存在较大的差异性,
并且阿根据MMF的使用情况对未进行随机分组的患者进行比较存在固有的局限性,但这些数据表明MMF对肺功能有潜在益处。
Nintedanib for Systemic Sclerosis-Associated Interstitial Lung Disease. N Engl J Med. 2019 Jun 27;380(26):2518-2528.
总之,目前对于SSc-ILD治疗时机、药物和方法的选择面临许多挑战,目前这方面的研究不多,更多的是医生的临床经验,国际上曾经把一些专家召集在一起开会讨论治疗方案,
对于NSIP虽然临床数据不多,不过大多数专家还是建议免疫抑制剂治疗,这点和UIP是不一样的,那么如何治疗呢?
这点和血管炎的治疗类似,分两步,诱导缓解,巩固维持。诱导缓解在国外65%的专家建议静脉或者口服CTX,
第二个药物是MMF或者硫唑嘌呤,维持治疗更多的是用MMF,其次也可以使用硫唑嘌呤或者CTX。关于激素治疗,在UIP不建议使用,那么在NSIP是否可以使用呢?目前的专家意见和数据都是模糊的。
Walker KM,etal.Semin Arthritis Rheum. 2012 Aug;42(1):42-55.